Le consentement éclairé est l’un des piliers du droit médical français contemporain. Depuis la loi du 4 mars 2002 relative aux droits des malades, dite loi Kouchner, tout acte médical suppose que le patient ait été informé de manière claire et loyale, et qu’il ait donné son accord de manière libre et éclairée. Ce principe, qui nous paraît aujourd’hui évident, est le fruit d’une longue évolution juridique et éthique. Mais il repose sur un présupposé rarement interrogé : celui d’un patient autonome, individuel, capable de recevoir une information technique et de prendre seul une décision le concernant.
Or cette figure du patient-décideur ne va pas de soi. Elle est le produit d’une culture, la culture occidentale moderne, marquée par l’individualisme, la rationalité biomédicale et la contractualisation du rapport au soin. Que se passe-t-il lorsque le patient vient d’un univers culturel où la décision n’est pas individuelle mais adossée à une collectivité ? Comment intégrer les relations sociales où la prise d’information est médiatisée par un tiers, non légitime dans le droit ? Comment médiatiser l’information au patient lorsqu’il a par exemple un rapport au temps et à l’urgence qui diffère de la culture biomédicale occidentale ? L’information médicale se transmet selon des codes différents ? Où les figures d’autorité parentale ne correspondent pas à celles que le droit français reconnaît ?
C’est à cette tension, quotidienne dans les hôpitaux français, que cet article est consacré. Et c’est au cœur de cette tension que se trouve un acteur trop rarement nommé dans les débats sur le consentement éclairé : le cadre de santé.
Le cadre de santé au cœur de l’enjeu multiculturel
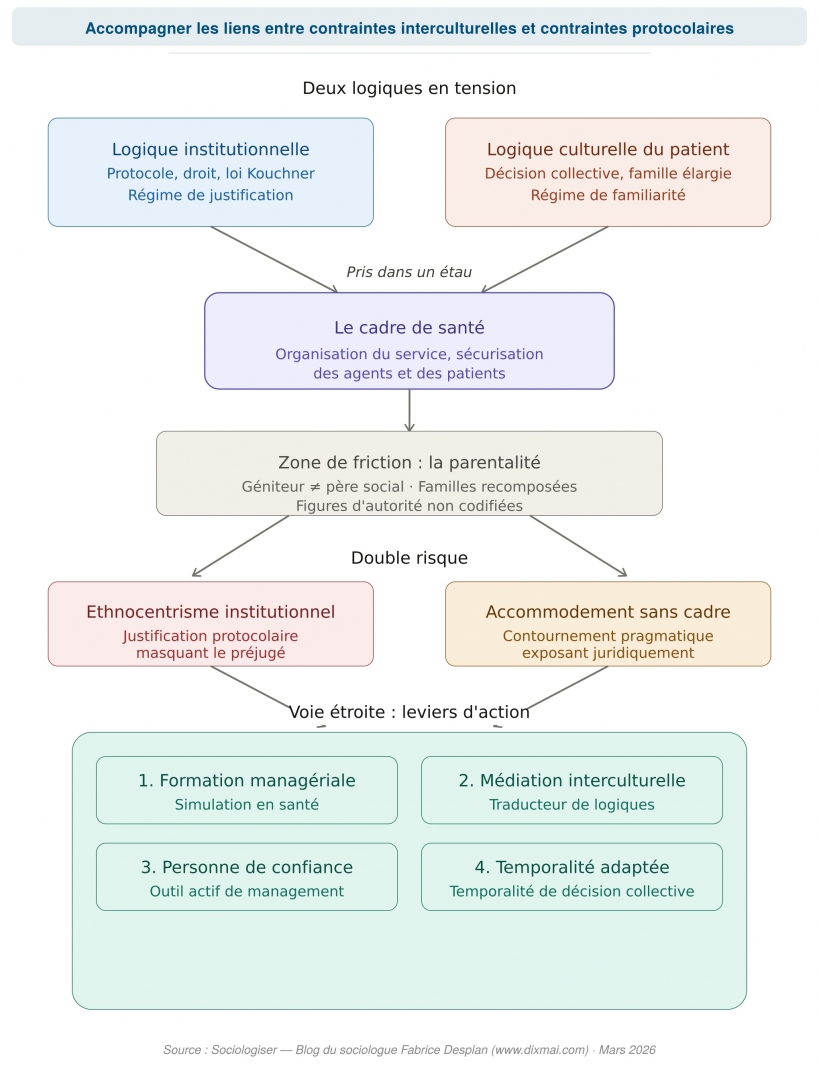
Dans l’organisation hospitalière française, le cadre de santé occupe une position singulière. Il est celui qui organise le bon fonctionnement du service, garantit le respect des protocoles, et assure la sécurisation des agents comme des patients. Sa mission le place précisément à l’intersection de la logique institutionnelle et de la réalité humaine du soin. C’est cette position qui fait de lui un acteur central, et exposé, face aux enjeux multiculturels.
Lorsqu’un patient ou une famille ne répond pas aux attentes implicites du protocole de consentement, le cadre de santé est souvent le premier décideur hiérarchique confronté à la situation. C’est lui qui doit comprendre pourquoi un formulaire n’est pas signé, un accompagnant refuse de quitter la chambre, un patient demande qu’un membre de sa famille soit présent lors de l’entretien médical, ou une mère s’en remet à son propre frère plutôt qu’au père biologique afin d’autoriser un acte chirurgical sur son enfant. Ces situations ne sont pas des anomalies. Elles sont le quotidien des services hospitaliers dans une société multiculturelle.
Or le cadre de santé est pris dans un étau. D’un côté, il est garant du respect des procédures. Le protocole de recueil du consentement est un élément de sécurisation juridique du soin. Il protège le patient, mais il protège aussi l’équipe soignante et l’établissement. Ne pas le respecter, c’est exposer le service à un risque médico-légal. De l’autre côté, le cadre est manager d’équipe. Il doit accompagner ses agents face à des situations complexes, déstabilisantes, où les repères habituels ne fonctionnent plus. Un soignant qui ne comprend pas la réaction d’une famille peut se sentir remis en cause, voire menacé. Le cadre doit à la fois rassurer, expliquer, et maintenir la cohésion du service.
En termes sociologiques, on pourrait dire que le cadre de santé est celui qui doit opérer, au quotidien, la traduction entre des régimes d’engagement différents, pour reprendre le cadre analytique de Laurent Thévenot. Le protocole relève du régime de justification : il suppose une argumentation rationnelle, une procédure formalisée, des critères objectivables. La réaction de la famille relève souvent du régime de familiarité : elle s’adosse à des habitudes, des relations de confiance, des représentations incorporées du soin et de l’autorité. Le cadre est celui qui doit articuler ces deux logiques sans sacrifier ni l’une ni l’autre. Et c’est précisément cette articulation que le système hospitalier ne lui enseigne pas, ou trop peu.
Car la formation des cadres de santé, si elle intègre désormais des modules de management, de gestion des conflits ou de qualité, reste largement silencieuse sur la dimension interculturelle du soin. Le cadre apprend à gérer un service, à piloter des indicateurs, à conduire des évaluations. Il apprend rarement à décoder les logiques culturelles qui structurent le rapport au soin de patients venus d’horizons divers. Or sans cette compréhension, il est condamné à interpréter chaque écart au protocole comme un défaut de compliance, un manque de coopération, voire une forme de résistance — là où il s’agit souvent d’une logique différente, parfaitement cohérente dans son cadre de référence.
L’enjeu, pour le cadre de santé, n’est donc pas seulement d’appliquer le protocole. Il est de comprendre le contexte dans lequel ce protocole s’inscrit, et de reconnaître que ce contexte n’est pas culturellement neutre. C’est cette prise de conscience qui permet de passer d’une logique de confrontation — le protocole contre la culture — à une logique d’adaptation intelligente, où le cadre légal est respecté tout en étant mis en œuvre avec discernement. Et c’est ce discernement que les développements qui suivent visent à éclairer.
Le cadre légal et son présupposé culturel
La loi Kouchner a marqué un tournant décisif. En consacrant le droit du patient à être informé et à consentir, ou à refuser, tout acte médical, elle a inscrit dans le droit positif une conception de la relation de soin fondée sur l’autonomie de la personne. Le médecin n’est plus celui qui sait et qui décide ; il est celui qui propose, qui explique, et qui attend le consentement d’un sujet libre. Pourtant, comme le montre le modèle consensuel de la relation soignant/soigné, dans certaines cultures le patient se définit comme devant être passif et ipso facto, acceptant l’argumentation médicale, déléguant au médecin l’autorité légale et éthique pour réaliser les meilleurs choix.
Ce basculement est philosophiquement considérable. Et la comparaison avec d’autres cultures le rend encore plus saillant. Ce basculement s’adosse à une conception du sujet héritée des Lumières, où l’individu est premier, souverain dans ses choix, détenteur de droits inaliénables. En termes sociologiques, on pourrait dire, en mobilisant le cadre analytique de Laurent Thévenot, que le consentement éclairé opère un passage forcé du régime de familiarité — celui du vécu intime, des habitudes, de l’environnement connu — au régime de justification. Le patient est sommé de quitter le registre du ressenti, de la confiance implicite, pour entrer dans celui de l’argumentation rationnelle, de l’évaluation des risques et des bénéfices, de la décision formalisée. Pour le cadre de santé qui organise le service, ce passage n’est pas une abstraction théorique : c’est un point de friction concret qu’il doit gérer au quotidien.
Or ce passage n’est ni naturel ni universel. Il suppose une familiarité avec le discours biomédical, une maîtrise linguistique suffisante, et surtout une conception de la personne comme unité décisionnelle autonome. Dans de nombreuses cultures, qu’il s’agisse de cultures d’Afrique subsaharienne, du Maghreb, d’Asie du Sud-Est ou des Antilles, la décision médicale est une affaire collective moins individualisée. Même quand elle est construite uniquement avec le praticien, c’est plus dans une logique de partenariat, comme développé par Anselm Strauss. Elle engage la famille, parfois la communauté. Le patient n’est pas seul face à son choix. Il est pris dans un réseau de relations, d’obligations et d’attentes qui structurent sa capacité même à « consentir ». Le cadre de santé qui n’a pas conscience de cette réalité risque de traiter chaque situation comme un problème de non-conformité, là où il s’agit d’un décalage de logiques.
La parentalité comme révélateur : quand le droit ne reconnaît pas les figures d’autorité non codifiées juridiquement
C’est sans doute dans le domaine de la parentalité que la tension entre le cadre juridique du consentement et les réalités culturelles se manifeste avec le plus de force. En droit français, l’autorité parentale est exercée par les parents ou un représentant légal. C’est à eux, et à eux seuls, que revient le droit de consentir aux soins de leur enfant mineur. Le code de la santé publique est clair : en dehors de situations d’urgence, l’accord des titulaires de l’autorité parentale est requis. Pour le cadre de santé, cette clarté juridique est un point d’appui essentiel. Mais elle devient un dilemme lorsque la réalité familiale qui se présente à l’accueil du service ne correspond pas aux catégories prévues par le droit.
Car cette définition juridique de la parentalité repose par exemple sur une équivalence implicite entre le géniteur et le père. Or, dans de nombreuses cultures, cette équivalence ne va pas de soi et est une configuration relationnelle parmi d’autres. Dans certaines sociétés d’Afrique de l’Ouest, par exemple, la figure paternelle socialement reconnue n’est pas nécessairement le père biologique. L’oncle maternel, le frère aîné du père, ou un autre membre de la lignée peut être celui qui exerce l’autorité éducative et décisionnelle sur l’enfant. C’est lui qui est consulté pour les décisions importantes, y compris les décisions de santé. C’est lui que la famille considère comme le père, au sens plein du terme, même si le droit français ne lui reconnaît aucune prérogative.
Le cadre de santé se trouve alors en première ligne. L’enfant arrive aux urgences, accompagné d’un homme que tout le monde, dans l’entourage familial, désigne comme le père. Cet homme connaît l’enfant, s’en occupe au quotidien, est reconnu par le groupe comme la figure d’autorité légitime. Mais il n’est pas le père au sens de l’état civil. Il ne peut donc pas, juridiquement, consentir aux soins. Le cadre doit-il appliquer strictement le protocole et bloquer la prise en charge ? Doit-il tolérer un écart au cadre légal au nom de la réalité sociale qu’il observe ? C’est un vrai dilemme, qui ne se résout pas par la seule application du protocole, et qui met directement en jeu la responsabilité du cadre dans la sécurisation du parcours de soin.
Et ce dilemme n’est pas réservé aux situations dites « interculturelles » au sens étroit du terme. On le retrouve, sous une forme très proche, dans les familles recomposées, une réalité de plus en plus fréquente dans la société française contemporaine. Le beau-parent qui accompagne l’enfant chez le médecin, qui le conduit aux urgences le week-end, qui gère son suivi médical au quotidien, n’a, dans la plupart des cas, aucune autorité parentale légale. Il n’est ni parent biologique, ni parent adoptif. C’est d’ailleurs une particularité que le législateur semble vouloir éclaircir. En effet, cet adulte, autrui signifiant, au sens de Berger et Luckmann, occupe souvent la figure parentale la plus présente, la plus impliquée, la plus au fait de l’histoire médicale de l’enfant. Le cadre de santé est ainsi celui qui, concrètement, doit arbitrer entre la lettre du protocole et la réalité de la prise en charge.
Ce parallèle est essentiel. Il montre que la tension entre la parentalité juridique et la parentalité vécue n’est pas une question « exotique », cantonnée aux populations issues de l’immigration. Elle traverse la société française dans son ensemble. Elle est le signe d’un décalage structurel entre un droit construit sur un modèle familial nucléaire — un père, une mère, des enfants biologiques — et une réalité sociale où les configurations familiales sont multiples, mouvantes, et ne se laissent pas enfermer dans les catégories de l’état civil.
Dans mes travaux sur l’impact de la culture sur les comportements en contexte communautaire (Desplan, 2021), j’ai montré comment les représentations culturelles structurent les attentes des individus face aux institutions. Elles impactent leur perception de l’information, du soin, de la douleur ou encore la compréhension des stimuli relationnels. Le consentement éclairé, tel qu’il est conçu par le droit, suppose une famille lisible par l’institution. Mais la famille, dans sa diversité culturelle et dans ses recompositions contemporaines, n’est pas toujours lisible par les catégories juridiques disponibles. Et c’est au cadre de santé qu’il revient, le plus souvent, de gérer cette illisibilité au quotidien.
Le cadre de santé face au dilemme : entre respect du protocole et prise en compte de la réalité
Face à ces situations, le cadre de santé — et à travers lui l’ensemble de l’équipe soignante — se trouve pris entre deux exigences. D’un côté, le respect du cadre légal, qui l’oblige à s’assurer que le consentement est recueilli au près des titulaires de l’autorité parentale tels que définis par le droit. De l’autre, la prise en compte de la réalité humaine qui se présente à lui : un enfant accompagné d’un adulte de référence, qui n’est pas celui que le droit attend. Toutefois le cadre est exposé à un double risque.
- L’ethnocentrisme institutionnel à justification protocolaire.
Considérer que le modèle familial implicite du droit français est le seul légitime, et traiter comme une anomalie, voire comme une forme de négligence, toute configuration familiale qui s’en écarte est un ethnocentrisme institutionnel qui met le cadre en porte-à-faux, malgré lui. Ce risque est réel. J’ai pu observer, dans mon activité de conseil auprès d’établissements de santé, des situations où la méconnaissance des logiques familiales culturelles conduisait à des malentendus graves, voire à des ruptures dans la relation de soin. Pour le cadre de santé, cet ethnocentrisme institutionnel est d’autant plus piégeux qu’il ne se présente pas comme un préjugé mais comme le respect de la procédure.
- La tentation d’accommodement sans sécurité protocolaire
Le second risque est celui de l’accommodation sans cadre : accepter, par bonne volonté ou par pragmatisme, de contourner le droit sans disposer d’un cadre institutionnel pour le faire. Le soignant qui, face à l’urgence, accepte le consentement d’un beau-parent ou d’un oncle maternel agit souvent avec bon sens, mais il s’expose juridiquement, et il le sait. Et c’est le cadre de santé qui, en dernière instance, porte la responsabilité de ce qui se passe dans son service. S’il ferme les yeux, il prend un risque. S’il refuse toute souplesse, il peut bloquer la prise en charge. C’est l’étau dans lequel il se trouve, et il n’est pas outillé pour en sortir.
Des leviers d’actions
Entre ces deux écueils, la voie est étroite. Elle passe, à mon sens, par plusieurs leviers que le cadre de santé peut actionner ou promouvoir au sein de son établissement.
- La formation managériale à l’interculturalité
Le premier est la formation des cadres et des soignants aux réalités interculturelles de la parentalité et du rapport au soin. Ici la formation par simulation managériale en santé est de loin la plus opérante. L’objectif n’est pas de relativiser le droit, mais de comprendre pourquoi certaines familles ne fonctionnent pas selon le schéma attendu, et d’équiper les équipes pour répondre avec discernement plutôt qu’avec rigidité ou improvisation.
- La médiation interculturelle
Le deuxième est le recours à la médiation interculturelle, encore trop peu développée dans les établissements de santé français. Le médiateur interculturel n’est pas un traducteur linguistique. Il objectivise les logiques culturelles subjectives, implicite des patients, au près des équipes médicales, tout en permettant à l’individu ayant une tradition culturelle différente de comprendre, voire d’accepter les contraintes hospitalières. C’est donc un acteur qui permet une passerelle entre l’institution et le malade, avec comme postulat que chacun peut faire un accommodement raisonnable qui préserve la sécurité et le respect des individus, soignants et soignés. Pour le cadre de santé, la médiation interculturelle est un levier de sécurisation. Elle permet de désamorcer les tensions avant qu’elles ne dégénèrent, et de formaliser des solutions qui respectent à la fois le droit et la réalité familiale.
- Valoriser la personne de confiance
Le troisième levier est la personne de confiance, dispositif prévu par la loi Kouchner elle-même. La personne de confiance, désignée par le patient, peut l’accompagner dans ses démarches, assister aux entretiens médicaux, et être consultée lorsque le patient n’est pas en mesure d’exprimer sa volonté. Ce dispositif, encore sous-utilisé, pourrait être un espace d’articulation entre le cadre légal et les logiques familiales culturellement diversifiées — à condition que le cadre de santé en fasse un outil actif de son management, et non un simple formulaire administratif.
- Accepter une relation temporelle et collective différente à la prise de décision
Enfin, la question de la temporalité est centrale. Le consentement éclairé, tel qu’il est pratiqué dans l’urgence hospitalière, suppose une décision rapide, individuelle, binaire. Or la décision, dans un cadre familial collectif, prend du temps. Elle suppose des consultations, des échanges, parfois des négociations internes au groupe familial. Accorder ce temps, quand la situation clinique le permet, c’est déjà reconnaître la légitimité d’un autre mode de décision — sans pour autant renoncer au cadre légal. Et c’est au cadre de santé, dans l’organisation de son service, qu’il revient d’aménager cette temporalité lorsqu’elle est possible.
Le consentement éclairé, révélateur des impensés culturels du système de santé
Le consentement éclairé est un acquis précieux. Il protège le patient contre l’arbitraire médical, il consacre son autonomie, il inscrit la relation de soin dans un cadre de droit. Il ne s’agit en aucun cas de le remettre en cause. Mais il s’agit de reconnaître que ce principe, dans sa mise en œuvre concrète, bute sur des réalités culturelles et familiales que le droit n’a pas toujours anticipées.
La distinction entre le père et le géniteur, la place du beau-parent dans les familles recomposées, le rôle de la famille élargie dans la décision médicale : autant de situations où le protocole standard atteint ses limites. Non pas parce qu’il serait mal conçu, mais parce qu’il a été pensé pour une figure de patient et une figure de famille qui ne correspondent plus à la totalité des situations rencontrées dans les hôpitaux français.
Pour le sociologue, c’est un terrain d’observation fascinant : le consentement éclairé, dans ses difficultés d’application, révèle les impensés culturels d’un système de santé qui se veut universel. Pour le cadre de santé, c’est un défi quotidien qui appelle non pas un abandon du cadre, mais une intelligence de sa mise en œuvre — une capacité à articuler la rigueur juridique et la sensibilité aux réalités humaines. C’est, en somme, une question de management éthique : celle d’un cadre qui protège à la fois le droit, ses agents et ses patients, en comprenant le monde dans lequel il exerce.
Fabrice Desplan
Sociologue, directeur de SAEXFO Consulting